La demencia vascular debería ser una de las patologías diagnosticadas más simples debido a la aparente correlación temporal entre una lesión cerebral vascular aguda y su aparición. No obstante, los criterios consensuados para el deterioro cognitivo vascular permanecen en un debate, que comenzó en 1983 cuando se escribieron los criterios NINDS-AIREN.
A pesar de los múltiples intentos, los criterios diagnósticos clínicos actuales para la demencia vascular todavía se están debatiendo. Carecen de un sustrato morfológico definido para los diferentes tipos de trastornos cognitivos debido a causas vasculares. De hecho, se han reconocido tres subtipos diferentes: Demencia vascular de tipo genético (CADASIL y CARASIL), demencia macrovascular (demencia por infarto múltiple o demencia por infarto estratégico), y demencia microvascular (demencia vascular subcortical o demencia relacionada con la enfermedad del vaso pequeño).
La enfermedad del vaso pequeño (EVP) resulta del daño a las arterias y arteriolas penetrantes pequeñas en la circulación pial y leptomeníngea, junto con las arterias y arteriolas, pericitos, capilares y vénulas penetrantes y parenquimatosas. La prevalencia de la EVP aumenta exponencialmente con el envejecimiento, ya que conduce a una menor elasticidad arterial y pérdida de las capacidades autorreguladoras de las arterias cerebrales. Como consecuencia el cerebro tiene vulnerabilidad a la hipotensión, con posible isquemia cuando la presión arterial cae por debajo de un umbral crítico. La arteriosclerosis y la angiopatía amiloide cerebral (AAC) son las expresiones patogénicas más importantes de la EVP. En Europa, las tasas de prevalencia de demencia relacionada con la EVP estimadas entre las edades de 65-69 a 80+ años oscilaron entre el 2.2% y el 16.3%.
¿Qué sabemos sobre los nutrientes y las enfermedades degenerativas del cerebro?
Han pasado décadas desde las primeras descripciones de cómo las vitaminas pueden afectar las conexiones cerebrales, pero los resultados siguen siendo poco convincentes. Cummings (2012) sugirió que el enfoque nutracéutico podría tener un efecto positivo en la integridad sináptica y, por lo tanto, podría ser útil en muchas condiciones clínicas diferentes, como la EA, la enfermedad vascular, la lesión cerebral traumática y la enfermedad de Parkinson. Una revisión reciente de los estudios sobre complementos alimenticios (Yanai, 2017) ha llegado a conclusiones esperanzadoras: las intervenciones tempranas funcionan mejor, y los pacientes levemente afectados mejoran los puntajes de memoria en pruebas específicas. Además, sus cuidadores perciben una mejoría (incluso si no es significativo) del comportamiento de la EA, y estas suplementaciones podrían potencialmente retrasar o mejorar el proceso patogénico en la EA y la enfermedad del vaso pequeño.
Por ello se ha realizado una revisión actualizada de la literatura sobre estos temas, arrojando algo de luz sobre la posible interacción entre vitaminas, ácidos grasos y fosfatidilcolina en su papel en el metabolismo cerebral.
Colina
La colina es un nutriente esencial para los humanos. Es un precursor de la síntesis de todos los fosfolípidos de membrana (por ejemplo, fosfatidilcolina (PC)), el neurotransmisor acetilcolina y, a través de la betaína, el donante del grupo metilo S-adenosilmetionina. La alta ingesta de colina durante la gestación y poco después del período posnatal, en modelos animales, mejora la función cognitiva en la edad adulta. Se ha asociado con una prevención de la disminución de la memoria relacionada con la edad y con los cambios neuropatológicos asociados con la EA, epilepsia, síndrome de alcoholismo fetal y afecciones hereditarias como los síndromes de Down y Rett, pero también con apoplejía y, recientemente, afecciones de riesgo vascular.
La colina puede modificar la metilación del ADN (además del ácido fólico y la vitamina B12) en el cerebro y puede inducir alteraciones en la expresión de genes que codifican proteínas esenciales para el aprendizaje y el procesamiento de la memoria, lo que sugiere un posible mecanismo de acción epigenómico. Se ha demostrado que la suplementación prenatal con colina muestra un avance de tres días en el desarrollo del hipocampo. Este efecto sobre la neurogénesis adulta se ha observado junto con un incremento local de otros factores tróficos: factor de crecimiento nervioso, factor neurotrófico derivado del cerebro y factor de crecimiento vascular endotelial.
La colina también es un precursor de la fosfatidilcolina, el componente principal de todas las membranas biológicas, incluidas las polarizadas, como las neuronas y los astrocitos. La evidencia de que el metabolismo de los fosfolípidos es anormal en la EA se originó con estudios simples de cerebro postmortem. Estos estudios mostraron niveles reducidos de fosfatidilcolina y fosfatidiletanolamina, y niveles elevados de sus metabolitos, glicerofosfocolina y glicerofosfenoetanolamina, en la corteza cerebral de pacientes con EA en comparación con los controles de la misma edad.
Además, se ha observado una reducción sustancial en los niveles de fosfatidilcolina que contienen ácido docosahexaenoico (PC-DHA) en la materia gris de la corteza temporal de pacientes con EA. Estos marcadores se han observado en cerebros con EA pero también en plasma sanguíneo periférico. Todos estos hallazgos respaldan otra teoría para la patogénesis de la EA: producción alterada o defectuosa de lípidos. El ácido docosahexaenoico y el ácido ácido eicosapentaenoico (EPA) son transportados a través de la barrera hematoencefálica como lisofosfatidilcolinas por un transportador específico. Se ha argumentado que los bajos niveles plasmáticos de lisofosfatidilcolina podrían reducir los ácidos grasos dentro del cerebro en pacientes con EA.
Por lo tanto, la suplementación con ácido docosahexaenoico y eicosapentaenoico, fosfolípidos, colina, monofosfato de uridina, vitamina E, vitamina C y vitaminas B12, B6 y B9, se ha empleado en diferentes ensayos clínicos.
Otros tres estudios han demostrado que la suplementación prolongada de la dieta con ácidos grasoso esenciales, colina y nucleótidos, podría aumentar los niveles circulantes de los niveles de ácidos grasos y el monofosfato de uridina. La uridina, junto con los ácidos docosahexaenoico y eicosapentaenoico, es un precursor limitante de la velocidad de síntesis de los fosfolípidos de membrana, a través de la vía Kennedy.
Vitamina B1 (Tiamina)
La tiamina es una de las vitaminas más estudiadas relacionadas con la encefalopatía de Wernicke y el síndrome de Korsakoff. Sin embargo, los datos recientes enfatizan el papel de la tiamina, debido al aumento del alcoholismo en los países occidentales y que las deficiencias de tiamina se encuentran con frecuencia asociadas con pacientes dializados, hiperémesis gravídica, cirugías gástricas, deficiencia de magnesio, VIH, etc.
La tiamina actúa como cofactor en tres reacciones enzimáticas clave para la obtención de energía (ATP): la conversión de piruvato en acetil-CoA y la conversión de alfa-cetoglutarato en succinato, en el ciclo de Krebs, y la catálisis por la transcetolasa en la ruta de las pentosas fosfato.
La pérdida de ATP por insuficiencia de tiamina induce un rápido incremento del flujo de calcio, con la consiguiente inducción de apoptosis neuronal y un crecimiento brusco de las corrientes de glutamato. La pérdida de alfa-cetoglutarato deshidrogenasa causa una disminución de la concentración cerebral de aspartato y GABA, una disminución de la fosforilación oxidativa reducida y un incremento del lactato. La disminución de la actividad de la transcetolasa conduce a una pérdida de la síntesis de esfingolípidos, una sobreproducción de aminoácidos de cadena ramificada y una derivación alterada de fosfato de pentosa. La tiamina también tiene una función no coenzimática. Se ha descrito la conductancia axonal y la liberación de diferentes neurotransmisores, como la acetilcolina, la dopamina y la noradrenalina.
Además, se ha observado que en la adicción al alcohol existe una expresión génica alterada de dos proteínas, portadores de tiamina, la THTR1 y THTR2 (no se sabe si se transforma genéticamente o epigenéticamente), lo que sugiere un posible factor de daño superpuesto. Por lo tanto, la predisposición genética de la reducción de la eficacia del transportador de tiamina, es actualmente más aceptada como un efecto potenciador del daño cerebral, incluso en pacientes bien nutridos.
Vitamina B2 (Riboflavina)
La riboflavina participa en una gran variedad de procesos y tiene una función neuroprotectora. Es un antioxidante primario, ya que está involucrada en la reducción de glutatión, donde FAD (forma coenzimada de la riboflavina) es un cofactor, formando glutatión reducido y activo, que actúa contra el estrés oxidativo y la peroxidación lipídica. Además, la vitamina B2 aumenta la actividad de la superóxido dismutasa y la catalasa. La riboflavina, junto con el folato, reduce los niveles de homocisteína, lo que ayuda a evitar daños vasculares y tóxicos. Desempeña un papel en la reducción de la excitotoxicidad del glutamato mediante la inhibición directa de la liberación neuronal de glutamato, como lo demuestran los estudios en animales. Además, es crucial para la vía triptófano-kinurenina, donde se producen compuestos neuroactivos que podrían influir en los receptores de glutamato. Asimismo, la B2 parece tener una capacidad antiinflamatoria directa, a través de la inhibición de NF-kB y la proteína del grupo de alta movilidad B1 (HMGB1), y está involucrada en el funcionamiento mitocondrial, siendo FAD y FMN cofactores para el complejo I y complejo II de la cadena de transporte de electrones.
Los niveles subclínicos de riboflavina pueden estar relacionados con diferentes enfermedades neurológicas, como la enfermedad de Parkinson, las migrañas y la esclerosis múltiple, debido a sus múltiples roles metabólicos. Por lo tanto, cuando se implementa, la riboflavina parece tener funciones neuroprotectoras, y los ensayos clínicos han informado cómo una alta ingesta de esta vitamina redujo el deterioro motor en pacientes con enfermedad de Parkinson (EP) y demostró ser útil para la profilaxis de la migraña en adultos.
Varios resultados en estudios científicos muestran cómo la riboflavina podría estar relacionada con la cognición. Existen dos factores de riesgo bien establecidos para el daño cerebrovascular y la EVP como la hiperhomocisteinemia, que actúa a través del deterioro endotelial, la isquemia y el daño oxidativo, y la formación avanzada de producto final de glicación (AGE), que puede conducir al daño micro y macrovascular, acelerando la EA. La riboflavina es un determinante independiente de los niveles de homocisteína, y su deficiencia está relacionada con niveles más altos de homocisteína, lo que aumenta las complicaciones vasculares. La B2 también es esencial para la activación de la vitamina B6. Este último es un poderoso agente anti-glicación que previene la formación de AGE y protege los vasos sanguíneos. Esto sugiere que los niveles de B2 podrían diferir incluso con una ingesta dietética similar. Sin embargo, se requieren estudios adicionales que usen biomarcadores más robustos, es decir, niveles plasmáticos en lugar de cuestionarios de ingesta de alimentos, y enfoques experimentales para evaluar mejor el papel de la B2 en el deterioro cognitivo.
Vitamina B3 (Niacina)
La familia de la vitamina B3 consta de tres moléculas diferentes: Ácido nicotínico, nicotinamida y nicotinamida ribosido (NR). Junto con el triptófano, son esenciales para la síntesis de nicotinamida adenina dinucleótido (NAD+) y nicotinamida adenina dinucleótido fosfato (NADP+), y sus formas reducidas NADH y NADPH. Estos cofactores juegan un papel fundamental en varios procesos celulares y son esenciales para la supervivencia de las células. Están involucrados en reacciones redox vitales, como la glucólisis y la gluconeogénesis, la beta oxidación de las grasas y el anabolismo esteroideo, protegiendo a las células del daño oxidativo. Son cruciales para la respiración mitocondrial y la formación de ATP, y son muy demandados en el ciclo de Krebs. La familia de la vitamina B3 interactúa en la cascada inflamatoria, promoviendo la señalización de calcio y actuando como neurotransmisor directo a través del receptor de purina.
El papel de la B3 en el cerebro se ha estudiado durante más de 70 años, pero solo recientemente se ha cambiado el enfoque de considerar la vitamina B3 como un factor determinante para la supervivencia celular, en extensión, para ser un protector neuronal y vascular esencial. Se ha demostrado que la B3, principalmente como NAD+, podría reducir el tamaño de la lesión en la isquemia cerebral global o focal, así como en la isquemia cerebral transitoria, y podría mejorar el resultado primario, después de una lesión cerebral traumática. De hecho, la muerte neuronal, derivada en condiciones agudas por necrosis y apoptosis, podría prevenirse a través de varios mecanismos, como la protección contra el estrés oxidativo, el control sobre la actividad de PARP-1, preservando así los niveles de energía y la inhibición directa de las citocinas proinflamatorias.
Las mismas vías neuroprotectoras neurovasculares parecen influir también en las patologías neurodegenerativas. Los modelos animales muestran el papel de la niacina en la enfermedad de Huntington (EH), la enfermedad de Parkinson y la enfermedad de Alzheimer. Es probable que en la EP y la EH, el suministro de nicotinamida pueda aumentar los niveles de NAD+ y ATP, mejorando el funcionamiento mitocondrial, deteriorado en ambas patologías. Además, los pacientes con EP se benefician de la suplementación con B3, que refleja la mejora de algunos síntomas debido a su interacción con el receptor NIACR1, mejorando la disponibilidad de NAD+ mediante el uso de una dieta suplementada con precursores de NAD+ o la inhibición de enzimas dependientes de NAD+, como los PARP, que compiten con las mitocondrias por NAD+. Este podría ser un enfoque viable para prevenir la neurotoxicidad asociada con defectos mitocondriales.
En las demencias, la acción neuroprotectora de la niacina está relacionada con sus efectos sobre las células endoteliales (CE) microvasculares cerebrales y las neuronas. Protege a ambos tipos de células del daño oxidativo, las lesiones isquémicas y la senescencia, e influye en los procesos inflamatorios, principalmente relacionados con las funciones microgliales. Las CE son células basales para la homeostasis cerebral y regulan tanto el flujo sanguíneo como la barrera hematoencefálica. Las CE disfuncionales se determinan con mayor frecuencia por los procesos normales de senescencia. De hecho, la disfunción conduce a una proliferación alterada de las CE, asociada con un incremento de factores proinflamatorios, una proliferación deteriorada, tasas más altas de apoptosis y una mayor permeabilidad de la BHE debido a la pérdida de las uniones estrechas. Sirtuin1, un componente de la familia de las sirtuinas, es una enzima NAD + involucrada en varias funciones, como el proceso de senescencia, la expresión / regulación génica y la muerte celular, y está representada principalmente en neuronas y en las CE. Un único estudio mostró una disminución en la expresión y actividad de la Sirt1 en ratones de edad avanzada y en las CE de humanos de edad in vitro. En este estudio, los autores demostraron la relación subyacente entre el agotamiento de la Sirt1 y el aumento de la permeabilidad de la BHE. Dado que la Sirt1 depende de la actividad de la NAD+, un estudio en animales mostró que la suplementación con nicotinamida revirtió la disfunción vascular de las CE relacionada con la edad. En humanos, un ensayo clínico aleatorizado de fase II investigó los efectos del resveratrol, un agonista de la Sirt1, en pacientes con EA con resultados prometedores, pero se necesitan más estudios.
Hasta donde se conoce, podríamos plantear la hipótesis de que los niveles bajos de B3 son frecuentes en los ancianos, y esto puede influir en el desarrollo de la enfermedad del vaso pequeño y la demencia vascular subcortical, cambiando las CE hacia un estado procoagulante, aumentando el depósito de placa, reduciendo la expresión de la Sirt1, y la promoción de mecanismos de senescencia, como la apoptosis, la neuroinflamación y la muerte neuronal.
La suplementación con nicotinamida ha sido probada en animales y humanos con EA produciendo resultados prometedores pero aún incompletos. Actualmente, más ensayos clínicos están investigando la suplementación con nicotinamida en pacientes con EA y pronto agregarán nuevos conocimientos sobre su eficacia en las enfermedades neurodegenerativas. Sin embargo, dado que la vitamina B3 está involucrada en las vías vitales de las neuronas y las células endoteliales cerebrovasculares, es probable que se asocie con la demencia, y su suplementación en condiciones subclínicas podría mejorar no solo la EA sino también los resultados de la demencia vascular y la progresión de la enfermedad.
Vitamina B5 (Ácido Pantoténico)
La vitamina B5 es el precursor de la coenzima A (CoA), crucial en varios procesos celulares como la producción de energía y la respiración celular. Es esencial para la síntesis de ácidos grasos y la β oxidación, la biosíntesis de colesterol, lípidos y esfingolípidos, así como para la producción de hormonas esteroideas y neurotransmisores, es decir, acetilcolina.
Algunos derivados del ácido pantoténico, como el pantenol y la pantetina, modulan e interactúan con el metabolismo del colesterol, reduciendo las lipoproteínas de baja densidad (LDL) y mejorando el HDL. Todavía se desconoce el mecanismo exacto que subyace a estos procesos, y se ha formulado la hipótesis de una correlación con la homocisteína, que involucra tanto la biosíntesis de la CoA como la aterosclerosis.
En conclusión, la falta de CoA parece estar relacionada con trastornos neurodegenerativos, debido a sus propiedades antioxidantes y antiinflamatorias, pero su efecto clínico nunca se ha demostrado.
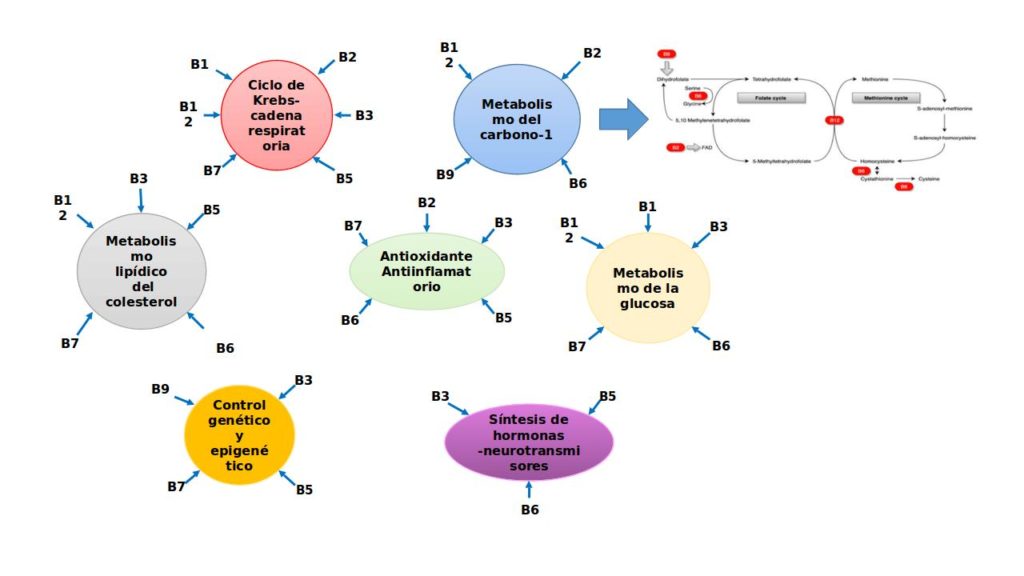
Vitamina B6 (Piridoxina)
La vitamina B6 tiene seis vitámeros, incluyendo piridoxamina, piridoxal y piridoxina. Estos tres compuestos se convierten en piridoxal 5-fosfato (PLP), que es el derivado biológicamente activo de la vitamina B6. El PLP es un cofactor de más de 140 enzimas y representa casi el 4% de las actividades enzimáticas de los humanos. Está involucrado en el metabolismo de aminoácidos, glucosa y lípidos, así como en la síntesis del grupo hemo y hormonas. En el cerebro, es esencial para la formación de esfingolípidos para la mielina y varios neurotransmisores, como la serotonina, la noradrenalina, la dopamina y el GABA.
El PLP está profundamente asociado con la función cerebral normal. Más allá de la síntesis de neurotransmisores, los compuestos de la vitamina B6 están involucrados en la protección de neuronas y de las CE de daños oxidativos y aterosclerosis, manteniendo la integridad de la BHE, regulando procesos inflamatorios y regulando la síntesis de homocisteína.
La relación entre la vitamina B6 y la enfermedad cardiovascular (ECV), incluido el accidente cerebrovascular y la enfermedad del vaso pequeño, que posiblemente inducen demencia vascular, depende de varios procesos en los que la vitamina B6 participa activamente. Estos son la inflamación, el metabolismo oxidativo, la glicación y la capacidad de la B6 para disminuir la homocisteína.
Un estudio reciente en humanos demostró que en el accidente cerebrovascular isquémico agudo, los pacientes que recibieron suplementos de vitaminas B, incluida B6, dentro de las 12h posteriores al evento inicial, habían disminuido la peroxidación e inflamación de los lípidos, medida como niveles de PCR, independientemente de los niveles de homocisteína.
Vitamina B7 (Biotina)
La vitamina B7, también llamada biotina o vitamina H, es ampliamente conocida por su papel como cofactor de cuatro carboxilasas: acetil-CoA, piruvato carboxilasa, beta-metilcrotonil-CoA carboxilasa y propionil-CoA carboxilasa, esencial para la síntesis de ácidos grasos, catabolismo de aminoácidos, ciclo del ácido cítrico, producción de energía y gluconeogénesis.
Recientemente, el papel de la biotina se ha extendido a la modulación epigenética a través de la biotinilación de las histonas, la expresión génica y la señalización celular. En particular, se ha descubierto que la biotina regula la síntesis de enzimas involucradas en la homeostasis de la glucosa, como la glucoquinasa y la fosfoenolpiruvato carboxiquinasa, y estimula la guanilato ciclasa soluble (GCs), aumentando las concentraciones de cGMP.
Las células neuronales y las células de la piel parecen ser más sensibles a la deficiencia de biotina que otras células, como los fibroblastos. Se pueden encontrar niveles bajos de biotina en individuos con diabetes tipo II y embarazo, tal vez debido al aumento constante de las necesidades metabólicas.
La biotina podría desempeñar un papel en algunas enfermedades crónicas y tener funciones neuroprotectoras. De hecho, en la década de 1980, se reportó que la biotina mejoraba la neuropatía diabética, así como las complicaciones neurológicas urémicas en un pequeño número de sujetos. Más recientemente, un estudio mostró que la administración de biotina en pacientes con esclerosis múltiple ralentiza la progresión de la discapacidad y mejora la impresión clínica global en comparación con el placebo. Hasta donde se conoce, la biotina podría desempeñar un papel en los trastornos neurodegenerativos crónicos, como la EA, donde los pacientes tienen niveles bajos de cGMP en el líquido cefalorraquídeo, así como en la demencia vascular asociada con la EVP debido a que cGMP tiene una actividad antiinflamatoria en la microvasculatura cerebral, y en un accidente cerebrovascular debido a las propiedades anti-ateroscleróticas de la cGMP. Además, la B7 podría desempeñar un papel en la inducción de accidente cerebrovascular, a través de la regulación de la expresión del NF-kB y la apoptosis neuronal.
La biotina podría estar involucrada y mejorar varias afecciones neurológicas agudas y crónicas, pero el interés en su función neuroprotectora es reciente y se necesitan más estudios que investiguen posibles vías y mecanismos de acción in vitro, así como in vivo, para aclarar su papel en el cerebro.
Vitamina B9 (Ácido Fólico), Vitamina B12 y Homocisteína: ¿realidades separadas o coexistentes?
El ácido fólico en la dieta existe predominantemente como poliglutamato, que debe hidrolizarse a mono-glutamato para estar disponible. El ácido fólico se hidroliza en el intestino, y los folatos mono-glutamilados son absorbidos en el duodeno y la primera parte del yeyuno por un receptor de alta afinidad (PCFT1). El ácido fólico ejerce su acción principalmente a través de su participación en el llamado ciclo de histidina, ciclo de serina y glicina, ciclo de timidilato y ciclo de la purina.
La ingesta dietética baja, el alcoholismo, la malabsorción, enfermedad inflamatoria difusa del intestino delgado, la enfermedad de Crohn, la enfermedad celíaca, la enfermedad hepática crónica, la insuficiencia renal y ciertos medicamentos (fenitoína, carbamazepina, metformina, metotrexato y sulfasalazina) reducen la actividad de la pteroil poliglutamato, una hidrolasa específica requerida para la absorción de folato, y por lo tanto conduce a la deficiencia de folato.
La vitamina B12 no es sintetizada por los seres humanos. Se sabe que aproximadamente 20 genes humanos están involucrados en la absorción, transporte y utilización de la vitamina B12 adquirida de la dieta. Esta vitamina se requiere para dos funciones concretas: ser cofactor de la metionina sintasa citosólica como metilcobalamina y ser cofactor de la metil malonil-CoA mutasa mitocondrial como dibencozida o 5’desoxiadenosil cobalamina.
La atrofia gástrica, la hipoclorhídria, la deficiencia genética de transcobalamina II, una ingesta inadecuada (veganos, inanición, adicción al alcohol, gastrectomía en manga), malabsorción (producción inadecuada de factores intrínsecos, inflamación del íleon terminal, enfermedad de Crohn, síndrome del intestino delgado pequeño, enfermedad celíaca) y medicamentos (inhibidores de la bomba de protones), metformina, fármacos antiepilépticos, quimioterápicos etc. pueden producir deficiencia de vitamina B12.
El folato y B12 están íntimamente unidos en las reacciones de metilación. Es una vieja enseñanza axiomática que tratar a un paciente deficiente en B12 con folato o, por el contrario, a un paciente con deficiencia de folato con B12 puede exacerbar las consecuencias neurológicas de cualquiera de las deficiencias; por lo tanto, las deficiencias de cianocobalamina deben excluirse antes de comenzar la administración de suplementos de folato o, si es necesario, debe ser apropiado complementar el folato y la vitamina B12 juntos.
La homocisteína (Hcy) actúa como un factor proinflamatorio y prooxidativo. La relación SAM-SAH es la expresión del potencial de metilación de una célula. Como consecuencia, la hiperhomocisteinemia (HHcy) tiende a disminuir el potencial de metilación, induciendo una hipometilación global del ADN. Simultáneamente, Hcy conduce a la regulación positiva de otros genes, causando un aumento de la expresión de p66shc en las células endoteliales, induciendo estrés oxidativo. HHcy conduce a una inducción de ARNm de proteína C reactiva (PCR). Por lo tanto, la Hcy puede promover una respuesta proinflamatoria en las células vasculares del músculo liso de las arterias cerebrales pequeñas al estimular la producción de PCR. La HHcy actúa en un proceso de varios pasos contra el endotelio produciendo una de peroxidación lipídica acelerada, con resultados fatales para las células neuronales, los astrocitos y el acoplamiento neurovascular.
Esta revisión ha demostrado que las vitaminas del grupo B están estrechamente relacionadas con el control de genes relacionados con la protección del endotelio. Desempeñan un papel coenzimático en varias rutas metabólicas clave. Tienen propiedades antiinflamatorias y juegan un papel protector contra los mecanismos neurodegenerativos, como la modificación de los flujos de glutamato y la reducción de los flujos de calcio, además de mostrar importantes propiedades antioxidantes.
Moretti R, Peinkhofer C. B Vitamins and Fatty Acids: What Do They Share with Small Vessel Disease-Related Dementia?. Review. Int J Mol Sci. 2019 Nov 18;20(22).
La Micronutrición Básica
CN Base es un complemento micronutricional compuesto por vitaminas en sus formas más activas y biodisponibles, minerales en forma de citratos y cantidades efectivas de coenzima Q10 y ácido R-lipoico. Entre las formas activas de las vitaminas del grupo B, se aporta riboflavina 5-fosfato (FMN), piridoxal 5-fosfato (PLP), L-metilfolato (5-MTHF) y las dos formas coenzimadas de la vitamina B12, la metilcobalamina, presente en las reacciones citosólicas y la dibencozida, presente en las reacciones mitocondriales. El conjunto de vitaminas del grupo B ayuda a reducir la hiperhomocisteinemia que se asocia a enfermedades vasculares y neurológicas.
Omega Base aporta los ácidos grasos esenciales (LA, omega 6; ALA, omega 3) y condicionalmente esenciales (GLA, omega 6; DHA, omega 3) clave para la formación de fosfolípidos y eicosanoides adecuados para el control de la inflamación crónica de bajo grado, presente en estas patologías.





